パーキンソン病の症状改善のための新たな治療方法として、京都大学医学部附属病院と京都大学iPS細胞研究所が連携した医師主導治験計画が国に承認され、2018年8月1日より治験患者の選定作業が開始されています。
新たな治療方法とは、「iPS細胞から脳の神経細胞を作ってパーキンソン病患者の脳に移植する再生医療」です。
iPS細胞から作った細胞をヒトに移植する研究が認められたのは、すでに移植が実施された理化学研究所の「滲出型加齢黄斑変性」と準備中の大阪大学の「重症心不全」に続いて3例目になります。
国内でパーキンソン病の患者数は16万人といわれています。厚生労働省の難病指定を受けている進行性の難病です。
iPS細胞を用いてパーキンソン病の治療行う世界初の試みになります。
-徐々にからだの運動機能などを奪っていくパーキンソン病-
パーキンソン病は、脳の黒質という部分に異常なタンパク質が蓄積することで情報伝達物質「ドパミン」を出す神経細胞が次第に減少することで発症する疾患です。
ドパミンは、脳内において運動の機能を伝達する働きを担っています。
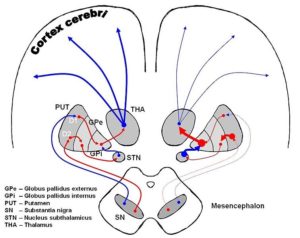
ドパミンの経路(左:正常/右:パーキンソン病)photo by wikimedia
ドパミンが減ることによって、「ふるえ(安静時振戦)、動作緩慢、筋肉のこわばり、からだのバランスの変化が困難になる」といった運動機能の症状を主として自律神経症状、精神症状などの多彩な症状が起きるようになります。
進行性の疾患のために、症状が進むと介護が必要となるケースも多くみられます。
治療の基本は、ドパミン神経細胞の減少によって少なくなったドパミン自体を薬物を使って補う薬物療法です。脳内に電極を入れて視床下核を刺激する手術療法が行われることがあります。
いずれの治療方法も、ドパミン神経細胞自体の減少を止めることはできず、病状の進行を遅らせるための対処療法です。根本的な治療方法ではありません。
10年以上経過すると、薬物療法で症状のコントロールがむずかしくなっていくことが多くみられます。
このようなパーキンソン病のあらたな治療方法のひとつとして研究が進められてきたのが「iPS細胞を利用した再生医療」です。
-サルを使った動物実験で症状の改善を確認-
2017年8月に、京都大学iPS細胞研究所はパーキンソン病霊長類モデルのサルにヒトiPS細胞由来の「ドパミン神経細胞に分化する前の細胞であるドパミン神経前駆細胞」を移植することによって、成熟したドパミン神経細胞を安定して生着させることに成功したと発表しました。

iPS細胞photo by wikimedia
動物実験の結果では、パーキンソン病の症状が軽減されて動作も活発になり、移植した細胞が安定して生着して十分に機能していることが確認されました。
移植後の経過観察中の2年間において、脳内に腫瘍が形成されていないことも確認されています。
※iPS細胞移植は遺伝子が変異を引き起こしやすいことが知れています。そのために移植したiPS細胞ががん化してしまう可能性があるといわれています。現在では、技術が進みがん化しやすい細胞を選別するなどの技術が開発されています。
動物実験の結果から、ヒトiPS細胞由来のドパミン神経前駆細胞をパーキンソン病患者に移植する治療法が有効かつ安全である可能性が示されました。
この結果を受けて、京都大学は臨床治験を行うための準備や確認作業に着手、臨床治験が行われ運びになりました。
-どのように臨床治験を行うの-
臨床治験は7名の患者さんに実施される予定です。京都大学付属病院の患者さん1名、残りの6名の患者さんは公募になります(2018年9月末まで)。移植手術後は、2年間の経過観測期間が行われます。
治験患者の選択基準として、薬物治療での症状のコントロールが十分に得られていない、年齢が50才以上70才未満、罹病期間が5年以上などの基準が設けられています。
移植されるiPS細胞は、iPS細胞研究所が健康な人から作って備蓄しているものが使われます。1人の患者さんの移植に、約500万個のドパミン神経前駆細胞へ分化させた細胞が使用されます。
移植手術は、「定位脳手術」という方法で頭部を固定して頭蓋骨に直径12mmの穴を開け、穴から注射針のような器具で細胞を注入する方法でおこなわれます。
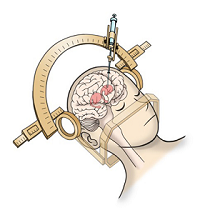
移植手術イメージphoto by 京都大学付属病院
拒絶反応を防ぐために免疫抑制剤「タクロリムス」が使用されます。研究チームは、年内に1例の実施を予定しています。
治験の目的は、細胞移植の安全性及び有効性の確認および免疫抑制剤タクロリムスの安全性及び有効性の確認になります。
-期待される効果はなに-
今回の治療で期待される効果は、長期間に渡る運動機能への障害症状に対する軽減もしくは回復です。運動機能以外の症状についての軽減もしくは回復については未知数とされています。
どの程度まで回復するのか、副作用はないのかといった点を慎重に見極めながら実施されます
研究チームは、再生医療としてパーキンソン病の新たな治療方法の確立、保険適用になるところまでを目指しています。
今回の治験は脳という複雑な臓器に対するiPS細胞の応用であることから、iPS細胞を活用した医療の可能性をみきわめる重要なステップとなるともいわれています。
-移植手術のリスクはあるの-
懸念されるリスクは移植したiPS細胞のがん化です。サルを使用した動物実験では確認されていません。
また、移植した細胞になんらかの異常が見られて除去が必要となった場合には患者さんの身体的な負担は大きくなります。
このようなことが起きないように、治験では移植に使う細胞の安全確認は最高のレベルでおこなわれます。
抗パーキンソン剤photo by wikimedia
治験の結果は、治験の対象となったすべての患者さんの2年間の経過観察終了後、治験で得られた結果をまとめて公開可能となった段階で公表されます。
パーキンソン病に苦しんでいる方への朗報となるような結果となることを期待して見守っていきたいですよね。あわせて、iPS細胞が今後どのように活用されていくのかも注目されるところですね。
| iPS細胞ってなに? わたしたちのからだは、37兆個以上のたくさんの細胞からできていています。 細胞の種類は200種類以上あり、最も基本的な細胞として「体細胞」と「生殖細胞」に分類されます。 わたちたちのからだは、一つの生殖細胞(受精卵)からいろいろな体細胞に「分化」してできています。いろいろな細胞に分化できる能力を「全能性」といいます。 もし、わたしたちの体細胞を分化する前の状態に戻せれば、いろいろな体細胞へ人工的に分化させることも可能になりますよね。この分化させる前の状態に戻したのがiPS細胞です。 以前は、特定の条件下で分化する前の状態に戻ることは知られてはいましたがどのような要因で戻るかはわかっていませんでした。 京都大学の山中教授は、この要因となる遺伝子を発見して体細胞からiPS細胞を作成することに成功しました。この功績からノーベル賞を受賞されています。広く知られている功績ですよね。 iPS細胞は、体のさまざまな細胞に変化する能力がある細胞です。現在は、病気やけがなどで失われた体の働きを人工的に補う再生医療や創薬などのさまざまな研究が世界各国で行われています。 |



コメント