■はじめに
近年、トラックやバス、電車の運転士が運転中に居眠りを起こした結果、大事故を引き起こす事件がたびたび起こるようになりました。
運転中に居眠りをしてしまう背景に、睡眠時無呼吸症候群という病気が存在しているケースがあることが明らかになり、社会的に大きな影響を及ぼしています。
睡眠時無呼吸症候群とは、一体なんなのでしょうか?そして、その治療法にはどのような方法があるのでしょうか?まとめてみました。
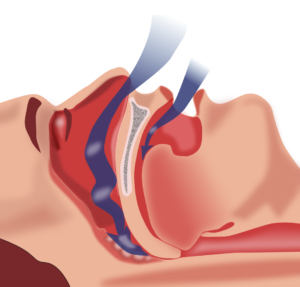
睡眠時無呼吸症候群 photo by Wikipedia
■睡眠時無呼吸症候群ってなに?
眠っている間に、一時的に呼吸が止まる病気のことです。眠っている間、1時間あたり5回以上、もしくは7時間で30回以上呼吸が止まると、この病気であるとみなされます。
なお、子どもの睡眠時無呼吸症候群の場合は、これとは異なる基準で判断されます。すなわち、1時間あたり1回以上の呼吸停止があることとされています。
大人よりも子どもの方が基準が低いですが、大人と異なり心身の発達への影響が無視出来ないからです。より早期に診断し治療や指導を行なうことが重要です。
■運転中の眠気や居眠りの経験割合について
睡眠時無呼吸症候群とそうでない群にわけて、運転中に眠気におそわれた経験や居眠り運転をした経験についての統計があります。
睡眠時無呼吸症候群の場合は、運転中の眠気の経験数でそうでない場合の4倍、居眠り運転の経験数では5倍の経験があったという結果が得られました。
今回の統計は運転中の経験についてのものでしたが、運転以外の仕事中にも眠気を感じることは当然あります。したがって睡眠時無呼吸症候群は、仕事中のリスク要素として非常に高いと考えられます。
■睡眠時無呼吸症候群の原因
睡眠時無呼吸症候群というと、肥満のイメージがあります。
肥満も原因のひとつですが、肥満が占める割合は実は50%もありません。小顎症という下顎の大きさが小さい、もしくは下顎の大きさは一般的であるが下顎に対して舌が相対的に大きい巨舌症の割合も大きいです。すなわち、下顎と舌の大きさのバランスが崩れているということも原因です。
その他、アデノイド肥大症というのどの病気による気道の形態異常や、精神安定剤や睡眠導入剤といった薬物の使用も原因に挙げられます。
■睡眠時無呼吸症候群の推定患者数
我が国の睡眠時無呼吸症候群の患者数は、推定で人口の3.5%といわれます。
実は、この推定人口割合は、糖尿病患者のそれと同じ割合になります。意外と睡眠時無呼吸症候群の患者さんは多いのです。
なお、子どもの睡眠時無呼吸症候群は、小児の人口の2%といわれています。
男女比では、男性に圧倒的に多い傾向があります。男性:女性=24:9といわれていますので、女性の患者さんはかなり少ないのが現状です。
■睡眠時無呼吸症候群の症状
睡眠時無呼吸症候群の症状は、日中の症状と夜間の症状に分けられます。
○日中
日中の眠気や疲れ、だるさをもたらします。
朝目覚めた時の、頭痛や頭が重い感じ、お口の乾燥感が生じます。
物覚えが悪くなる場合もあります。
疲れやだるさの蓄積から、うつ症状を引き起こすこともあります。
○夜間
いびきや疲れがとれない睡眠、睡眠中に何度も目が覚めることが代表的です。
それ以外に、寝ている間によだれが出やすくなる、睡眠中に目が覚めてトイレに行きたくなるという症状や、寝汗もあります。
EDの原因のひとつとも言われています。
■心臓血管系の病気に合併する睡眠時無呼吸症候群
糖尿病などさまざまな病気の合併症として睡眠時無呼吸症候群が、存在している場合があります。
その中でも、特に生命予後に直接的に影響する心臓血管系の病気と、それに合併する睡眠時無呼吸症候群について紹介します。

写真はイメージです。 photo by MaxPixel
○薬剤耐性高血圧症
薬剤耐性高血圧症の約80%に睡眠時無呼吸症候群がみられます。
薬剤耐性高血圧症とは、3種類以上の降圧薬を使っても血圧が目標とする値まで下がらない高血圧症のことです。
高血圧症は適切に降圧をはからないと、脳卒中や心不全、狭心症や心筋梗塞、動脈瘤などさまざまな病気を引き起こすリスクがあります。
○心不全
心不全の約80%に睡眠時無呼吸症候群がみられます。
心不全とは、心臓から血液を送り出す能力が低下する病気です。
○冠動脈瘤
冠動脈瘤の約30%に睡眠時無呼吸症候群がみられます。
冠動脈とは、心臓に酸素や栄養を送り込む動脈のことです。冠動脈瘤は、この冠動脈に瘤が出来る病気です。6mm以上の大きな冠動脈瘤は破裂してしまう危険性や、狭心症や心筋梗塞を起こすリスクがあります。
○急性冠症候群
急性冠症候群の約60%に睡眠時無呼吸症候群がみられます。
急性冠症候群とは、狭心症から心筋梗塞にいたる病気です。
適切に治療しておかなければ致死性の不整脈を起こして突然死の原因となります。
○大動脈解離
大動脈解離の約35%に睡眠時無呼吸症候群がみられます。
大動脈解離とは、外膜・中膜・内膜の3層から出来ている大動脈の内膜に裂け目が出来て外膜と内膜の間に血液が入り込み、大動脈が裂けてしまう病気のことです。
突然、胸や背中に激しい痛みが生じます。いきなり意識消失したり、ショックに陥ったりすることも珍しくなく、進展すると死亡する可能性もあります。
睡眠時無呼吸症候群を放置していると、12年後には心筋梗塞や脳梗塞を引き起こす可能性が40%以上に高まります。
そして、睡眠時無呼吸症候群を適切に治療することで、心臓血管系の疾患の発症リスクが軽減出来るといわれています。
■睡眠時無呼吸症候群の治療
睡眠時無呼吸症候群の治療法は、軽度であれば生活習慣の改善が主となります。中程度以上であれば、経鼻的持続陽圧呼吸療法や口腔内装置の適応となります。
○生活習慣の改善について
肥満による睡眠時無呼吸症候群の発症の場合は、まず減量から行ないます。
アルコールは気道の筋力を低下させて、気道を閉塞させてしまいます。したがってアルコールをよく飲む人の場合は、アルコールの摂取制限が行なわれます。
精神安定剤の種類によっては気道の通りを悪くさせてしまいます。そのような副作用のある精神安定剤を飲んでいる場合は、薬剤の変更や中止が必要となります。
タバコは血液中の酸素濃度の低下させるだけでなく、喉に炎症をおこし、喉の空気の流れを悪化させてしまいます。喫煙者の場合は、禁煙も欠かせません。
○経鼻的持続陽圧呼吸療法(CPAP)
中程度以上の場合は、経鼻的持続陽圧呼吸療法(CPAP)という器械を使った治療が行なわれます。
これは、寝ている間、顔全体を覆う様なマスクを装着し、そのマスクに繋がっているポンプから持続的に空気を送り込む治療法です。
人工的に空気を送り込むので、呼吸が楽になります。
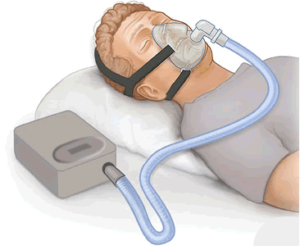
CPAP photo by WIKIMEDIACOMMONS
しかし、CPAPには副作用もあります。
まず挙げられるのが、眼やお口の乾燥です。顔全体を覆うマスクを装着して空気を送り込むので眼やお口が乾燥してしまいます。乾燥するのは、そこだけではありません。鼻も乾燥します。そして、鼻の粘膜が乾燥により弱くなって鼻血がでやすくなることがあります。
マスクを装着することによる不快感や違和感、空気を送り込む器械の騒音も不快感の原因となります。
この他にも、マスクによる肌荒れのリスクもあります。
CPAPは睡眠時無呼吸症候群の治療に効果的ですが、こうした副作用もあります。
■歯科での睡眠時無呼吸症候群の治療
○口腔内装置
睡眠時無呼吸症候群の治療として、歯科医師が担えるのが口腔内装置です。
口腔内装置とは、マウスピースの事です。上顎と下顎にマウスピースを装着し、下顎を少し前方に引っ張るようにします。下顎を前に出しますと、舌もそれにつれて前に出ます。舌が前に出ることにより、気道を広げて無呼吸が起こりにくくします。
下の顎を思いっきり前に出した位置から、30%ほど後ろの位置に下顎を誘導するように位置を定めます。この位置が無呼吸を起こしにくくする適切な下顎の位置とされています。
口腔内装置は、習慣性のいびきや軽度から中等度の睡眠時無呼吸症候群に有効な治療法であるとされています。
CPAPが使えない場合は、重度の睡眠時無呼吸症候群にも使われることがあります。
○口腔内装置の副作用
口腔内装置にも副作用はあります。
代表的な副作用が、下顎を前方に引っ張ることによる顎関節症です。お口を開け閉めするときに痛みを感じたりするなど、顎の痛みや運動障害を起こすことがあります。
また、噛み合わせの変化や違和感、歯並びの変化が生じることもあります。

写真はイメージです。 photo by pxhere
■まとめ
睡眠時無呼吸症候群は、日中に眠気をもたらす病気です。日中の眠気や居眠りによる交通事故など、いろいろな事件事故が発生しており、社会に与える影響が大きい病気とも言えます。
睡眠時無呼吸症候群の症状は、いろいろあります。日中の眠気や居眠りはその代表ですが、夜間にもいびきや疲れがとれない睡眠、睡眠中に何度も目が覚めたり、トイレに行きたくなるなどの症状が現れます。
また、睡眠時無呼吸症候群は、高血圧症や心臓の病気を合併することが多く、放置すれば心筋梗塞や脳梗塞を引き起こすリスクが高くなります。
大切なことは、睡眠時無呼吸症候群をしっかり治療することです。治療法には、軽度なうちは生活習慣の改善が主になります。中等度以上になれば、経鼻的持続陽圧呼吸療法(CPAP)や口腔内装置が用いられます。
睡眠時無呼吸症候群を適切に治療し、将来の合併症を予防するようにしましょう。




コメント