photo by wikimedia commons
京都大学IPS細胞研究所が、2015年8月に提供を開始したiPS細胞ストックに続き、2種類目となる末梢血(採血した血)から作製したiPS細胞ストックの提供を開始しました。
再生医療の歴史から現在まで
再生医療のそもそもの歴史から解説します。そもそも再生医療はES細胞という研究から始まりました。
ES細胞とiPS細胞って似たようなものなの?と思うかもしれませんが、実は全く異なります。
簡単にいうと、ES細胞はできたばかりの細胞で、iPS細胞は分化した細胞からつくりだした細胞です。
内細胞塊からつくられるES細胞
具体的に説明します。まず、お父さんの精子とお母さんの卵子がくっつくと受精卵になります。
しばらく分裂をして数を増やすと胚盤胞期という時期になります。
胚盤胞期は内細胞塊、栄養膜、卵割腔の3つの部位からなります。この内細胞塊から作られた細胞がES細胞です。受精したできたばかりの細胞です。

画面みぎうえの塊が内細胞塊
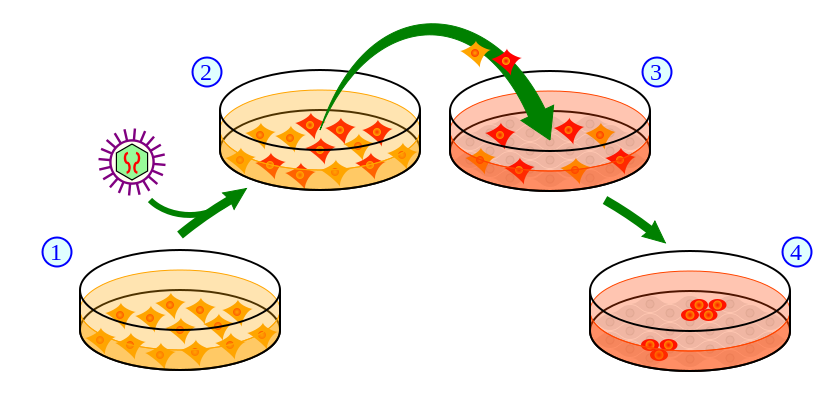
分化した細胞からつくられるiPS細胞
赤色が遺伝子導入された細胞 photo by Wikipedia
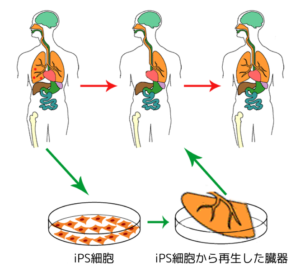
iPS細胞は成人した大人からとってきた細胞(末梢血、皮膚からとってくることが多いです)に遺伝子を組み込んで、分裂して増える能力と分化する能力(いろんな臓器になる能力)をもった細胞です。
iPS細胞はES細胞にくらべて、よりその人に適合した細胞になっているため、現在はiPS細胞の研究が盛んになっています。
今回ストックしたiPS細胞は、日本人に2番目によく見られるHLA型のホモ接合体の細胞です。
HLA型のホモ接合体の細胞はより多くの人に移植可能
HLAとは人の免疫に関わる重要な因子です。人はHLAを2つ持っていて、お父さんから一つお母さんから一つもらいます。これが偶然一致した場合をホモ接合体と言います。
HLAホモ接合体を○○とすると、ホモ接合体の人の細胞を○△とか○■のHLAをもった人に移植をしても、問題があまりないのではないかと言われています。
つまり○○の細胞から作った臓器を準備しておけば、○○の人だけじゃなく、○△とか○■のひとにも移植できるのではないかという考えです。
今後さらに幅広いiPS細胞株の構築を目指す
今回日本人に2番目によくみられるHLA型(A*33:03-B*44:03-DRB1*13:02)の細胞からiPS細胞ストックを作製したことで、今後約24%の日本人をカバーできると期待されています。
京都大学IPS細胞研究所では、2017年度までに日本人の3~5割程度をカバーできる再生医療用のiPS細胞ストックの構築を目指しています。
参照:京都大学IPS細胞研究所


コメント