骨粗しょう症は、80%以上が女性患者さんと言われるほど、女性に多い疾患です。少しの衝撃でも骨折しやすくなり、寝たきりや要介護などのQOLの低下にもつながることから、より有効な薬の開発がすすめられています。
写真はイメージです。 photo by illust AC
骨粗しょう症とは
骨粗しょう症とは、骨の強度が低下し、骨折しやすくなる疾患です。
骨では、古くなった骨を壊し新しい骨に置き換える、新陣代謝が行われています。健康な骨では、骨吸収(骨を壊すはたらき)と骨形成(新しい骨を作るはたらき)がバランスをとりあい、代謝が行われています。しかし、骨粗しょう症の骨では、骨吸収が骨形成を上回り進んでいくため、骨がスカスカになり脆くなっていきます。
写真はイメージです。 photo by illust AC
骨密度の低下は、だいたい50歳以降から始まり、年齢が高くなるほど骨粗しょう症となる女性が増えていきます。50代女性の9人に1人、70代女性の2人に1人は骨粗しょう症を患っていると言われています。
高齢女性ほど骨粗しょう症を発症しやすい原因として、ひとつは、閉経後に女性ホルモンの一種であるエストロゲンが低下することが挙げられます。
エストロゲンは、骨吸収を緩やかにし、骨の新陣代謝をバランスよく保つ作用があります。しかし、閉経により、エストロゲンの分泌が低下すると、上手くバランスを保てなくなり、骨の強度が低下していきます。
また、加齢により、腸管でのカルシウム吸収が低下したり、カルシウムの吸収に関わるビタミンDをつくる働きが弱まることも、発症に関与していると考えられています。
その他、無理なダイエットや運動不足、ステロイドの長期服用、喫煙、過度な飲酒なども骨粗しょう症のリスクを増加させることがしられています。
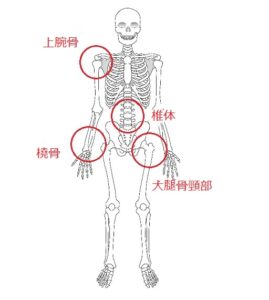
骨折が起きやすい部位 photo by illust AC
治療
骨粗しょう症の治療の中心は、薬物療法になります。その他、食事療法や運動療法も併せて行われます。
治療薬は、大きく分けて、骨吸収を抑制する薬と、骨形成を促進する薬、腸管からのカルシウム吸収を増やす薬に分類されます。
骨吸収を抑制する薬には、骨吸収に関わる細胞(破骨細胞)の働きを抑制するビスホスホネート製剤や、エストロゲン様の作用をしめすエストロゲン製剤および選択的エストロゲン受容体モジュレーター(SERM)、骨吸収抑制作用だけではなく、疼痛を緩和する作用もあるカルシトニン製剤、破骨細胞の活性化に関わるRANKLの作用を抑制する抗RANKL抗体などがあります。
骨形成を促進する薬としては、副甲状腺ホルモン製剤や骨代謝のバランスを整えるビタミンK2製剤が挙げられます。
カルシウム製剤や活性型ビタミンD3製剤は、腸管からのカルシウム吸収量を増加させる作用を有しています。
薬物治療では、症状や進行度に応じて、患者さんに合った治療薬が選択されます。
とくに、ビスホスホネート製剤は、大腿骨近位部骨折や椎体骨折を低下させるエビデンスもあり、第一選択薬として挙げられることも多く、臨床で広く使用されています。また、閉経後骨粗しょう症の患者さんは、治療が長期にわたることから、SERMや活性型ビタミンD3製剤が選択されることもあります。効果が十分みられない場合や、投与中に骨折が発生した場合などには、骨形成促進薬などへの変更が検討されます。
写真はイメージです。 photo by photoAC
新機序薬の開発
さまざまな骨粗しょう症治療薬が販売されていますが、現在、新しい機序の薬として“ロモソズマブ”の開発がすすめられています。
ロモソズマブは、骨形成を行う骨芽細胞の働きを抑制するスクレロスチンに作用する、抗スクレロスチン抗体です。スクレロスチンの働きを阻害することにより、骨芽細胞の活性化を促し、骨形成の促進および骨吸収の抑制を行います。
いくつか臨床試験が行われていますが、「Romosozumab (sclerostin monoclonal antibody) versus teriparatide in postmenopausal women with osteoporosis transitioning from oral bisphosphonate therapy: a randomised, open-label, phase 3 trial」では、ビスホスホネート製剤からの切り替えとして、ロモソズマブと副甲状腺ホルモン製剤であるテリパラチドとの有効性を比較しています。
対象は、3年以上のビスホスホネート製剤服用歴があり、直近1年間はアレンドロン酸を服用していた55歳から90歳までの方の中で、骨折経験がある方もしくは、股関節、大腿骨頸部、腰椎の骨密度Tスコアが2.5以下の閉経後骨粗しょう症患者さんとしています。
試験では、対象患者さんをロモソズマブ群(210mgを月1回皮下注)とテリパラチド群(1日1回20μg)に分け、12か月間にわたり投与を行い、股関節の骨密度の変化を解析しています。
その結果、12カ間の骨密度のベースラインからの変化は、ロモソズマブ群で2.6%、テリパラチド群では−0.6%となり、3.2%の差がみられました。
有害事象は、両群で差は見られませんでした。最も報告の多かった有害事象は、鼻咽頭炎であり、ロモソズマブ群で13%、テリパラチド群で10%の患者さんにみられました。また、高カルシウム血症はロモソズマブ群で1%以下、テリパラチド群で10%の患者さんに発生し、関節痛はロモソズマブ群で10%、テリパラチド群で6%の患者さんにみられました。ロモソズマブ群3%、テリパラチド群6%の患者さんで、有害事象により試験が中止されました。
これらのことから、ビスホスホネート製剤から骨形成促進薬に切り替える場合、テリパラチドでは骨密度の増強がみられませんでしたが、ロモソズマブを投与すると股関節の骨密度増強が得られることが示唆されました。
写真はイメージです。 photo by illust AC
骨粗しょう症にともなう骨折は、運動機能の低下や日常生活に支障が出る事態を招く可能性があり、それらを防ぐためにも、より有効な治療法がもとめられています。
今回の報告を含めいくつかの研究から、骨折リスクの高い閉経後骨粗しょう症患者さんにロモソズマブが有効であることがしめされています。日本では、2016年12月に承認申請がおこなわれており、今後の動向に注目です。



コメント