■はじめに
骨粗しょう症の治療で、骨を強くするためにビスホスホネートという薬が使われていることがあります。
ビスホスホネートは、骨を強くする効果がとても高い優れた薬です。そのために、骨粗しょう症以外に、ガン治療で骨へのガンの転移を防ぐ目的でも使われることがあります。
ところが、ビスホスホネートを使っているときに、歯科医院で抜歯を受けたら、顎の骨が腐ってくることがあるということがわかってきました。
骨を強くする筈の薬を使っていて、どうしてそのようなことが起こるのでしょうか。
■骨粗しょう症ってなに?
骨粗しょう症とは、骨の量が減ってきたり、密度が減少することで、骨の強さが低下する病気です。
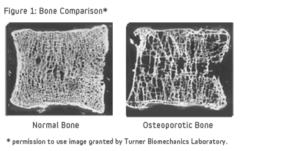
右が骨粗しょう症の骨 photo by WIKIMEDIA COMMONS
骨の強度が低下することで、骨折しやすくなります。高齢者などは、これにより寝たきりになってしまうこともあるので、生活の質を向上させるためには、骨粗しょう症を防ぐことがとても大切になります。
■骨粗しょう症の原因って?
実は、骨は常に新しいものをつくりだす一方で、古くなった骨を破壊して減らす働きを繰り返しています。これを骨のリモデリングといいます。
骨のリモデリングの働きの結果、1年間で体中の骨の2割から3割ほどが、新しい骨に置き換えられています。
骨のリモデリングに際して、骨を新しく作り出す細胞を骨芽細胞といい、反対に骨を壊して減らしていく細胞を破骨細胞といいます。
骨粗しょう症の原因のひとつは、この骨のリモデリングの異常にあります。なんらかの原因により、骨が新しく出来るよりも、骨が壊されて減っていくスピードの方が速くなると、骨の量そのものが減ってきます。こうして、骨粗しょう症を起こすと考えられています。
■ビスホスホネートってなに?
ビスホスホネートとは、骨を強くするための治療薬のひとつです。
この薬を使うと、破骨細胞の働きを抑えることで、骨の量が減るのを防ぐことが出来ます。骨の量が減らなくなれば、骨折を起こすリスクも下げることが出来ます。
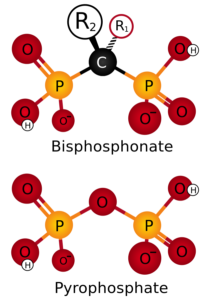
上がビスホスホネートの構造式 graph by WIKIMEDIACOMMONS
そのために、日本国内だけでなく、世界的にも骨粗しょう症の治療薬の第一選択としてあげられています。
また、ビスホスホネートの破骨細胞の活動を抑える作用は、ガン治療においても効果が高いことが示されています。
ガンが発生した時、骨に転移を起こすととても辛い痛みを生じます。それだけでなく、骨へ転移が起こると、骨が弱くなるので簡単な刺激で骨折しやすくなったり、麻痺が生じたりします。
こうした症状を抑える働きも、ビスホスホネートにはあります。そのために、ガン治療でもビスホスホネートは使われています。
ビスホスホネートには飲み薬タイプと注射薬タイプがあります。我が国では、骨粗しょう症にはそのどちらかが、ガン治療には注射薬タイプが使われています。
■顎骨壊死ってなに?
顎骨壊死とは、顎の骨の細胞が死んでしまい、骨が腐った状態になってしまうことをいいます。骨が腐ってくると、歯茎に穴が開いた状態になることもあります。
そして、骨が腐ってくると、口の中にたくさんいる細菌によって、感染が起こります。その結果、顎が腫れてきたり、激しい痛みを感じるようになったりします。膿が出てくることもあります。さらには、口が開けにくくなったりすることもありますし、神経の周囲まで壊死が波及すると、下唇や顎の先の感覚が痺れてくるようになります。
顎骨壊死は、いままでも放射線治療や骨髄炎などでもみられていました。そして、近年、ビスホスホネートによる治療を受けている場合にも顎骨壊死が起こることがわかってきました。
たとえば、放射線治療後の顎骨壊死は、抜歯をすることにより高頻度で起こることが知られています。ビスホスホネートによる顎骨壊死も、抜歯後に発生したことで発生が認知されるようになりました。
ところが、抜歯をしなくても、顎骨壊死が起こった例も、近年では認められています。こうした症例では、お口の中の状態は、磨き残しも多く、不潔な状態になっています。そして、放置された歯周病やむし歯がたくさん残されており、これらによって顎骨壊死が引き起こされたのではないかと考えられています。
このようにビスホスホネートによる顎骨壊死は、こうした従来から認められていた顎骨壊死と異なり、抜歯以外の理由でも起こります。そして、その治りも良くないといわれています。
■ビスホスホネートが顎骨壊死を引き起こすメカニズムってなに?
ビスホスホネートを使っている場合に、抜歯などの歯科治療を受けた後に、顎骨壊死を起こしたケースが世界的に報告されるようになりました。
抜歯をした後に、どうして顎骨壊死が起こるのかは、いろいろな仮説がありますが、確立された見解はまだありません。こうした仮説のひとつに、細菌感染説があります。
写真はイメージです。 photo by mak junior
顎の骨は、噛むときの力に耐えなければならないので、骨のリモデリングが活発です。ビスホスホネートは、骨のリモデリングが活発なところに集まってくることがわかっています。そのために、顎の骨の中のビスホスホネートの濃度が高くなってきます。
口の中は、細菌がたくさんいる環境です。歯は、顎の骨に生えていますので、抜歯をすると顎の骨が露出することになります。抜歯して生じた骨の露出部分に細菌が感染しても、その感染した骨を吸収することで、感染が広がらないようにしていると考えられています。
ところが、顎の骨のビスホスホネートの濃度が高まると、骨の吸収が行なわれにくくなります。このために、骨が細菌感染を起こし、壊死していくのではないかというのが、ビスホスホネートが顎骨壊死を起こす有力な仮説のひとつとなっています。
■ビスホスホネートによる顎骨壊死の治療法ってあるの?
残念ながら、現時点では、ビスホスホネートによる顎骨壊死を治療する方法は、確立されていません。
各医療施設でいろいろな方法が模索されている段階です。
顎骨壊死を起こした箇所の区域切除を行なう施設もあります。これは、顎骨壊死を起こした箇所の周囲の壊死を起こしていないところを少し含めて、顎の骨を切除する外科手術です。広範囲に顎の骨を切除するので、侵襲が大きいのですが、これで顎骨壊死の進行を止めることが出来たという報告もあります。
また、骨髄炎の治療に準じて、高圧酸素療法という酸素濃度の高い空気を使う治療法を行なう施設もあります。
高齢などの理由で、外科手術が出来ない場合は、抗菌剤を長期間処方して、対処する施設もあります。
このように、さまざまな治療法が行なわれていますが、裏を返せば、治療法が確立されていないことの現れでもあります。これは、日本国内に限った話ではありません。世界的にそうです。
■顎骨壊死を防ぐにはどうすればいいの?
現時点では、ビスホスホネートによる顎骨壊死を防ぐ有効な方法は、ビスホスホネートを使わないこと以外にはありません。
既にビスホスホネートを使っている場合は、飲み薬タイプなら薬をしばらくやめることで、予防が図られます。3年以上、ビスホスホネートを飲んでいる場合、もしくは、それ以下の期間でもステロイド剤などを併用している場合は、抜歯前3ヶ月、抜歯後3ヶ月間、ビスホスホネートをやめることが推奨されています。なお、3年未満は、休薬しなくてもリスクは低いとされています。
一方、注射薬タイプの場合は、休薬期間を設定するどころか、休薬の推奨そのものがなされていません。これは、安全だからではなく、休薬の有無にかかわらず、飲み薬タイプと比べて、高い確率で発症してしまうからです。
ただし、飲み薬タイプも注射薬タイプも、休薬の必要性やその期間については、さまざまな見解があるのが実情です。
写真はイメージです。photo by flickr
ところで、抜歯をしないといけない様な歯は、すでにその周囲の骨に感染が生じているといわれています。実際、抜歯と同時に骨を採取して病理の検査に出すと、骨の壊死が顕微鏡レベルでは見られるそうです。
そこで、抜歯と同時に周囲の骨もある程度取り除くことで、顎骨壊死を防ぐという研究報告もあります。
どちらにせよ、もしビスホスホネートを使う治療が予定されているのなら、使用前に歯科でお口の状態を一度確認してもらう方がいいでしょう。そして、必要に応じ、先に抜歯や歯科治療を受けることをお勧めします。
■顎骨壊死かもしれない自覚症状について
・抜歯後の痛みが、なかなか落ち着かない。
・歯茎に、白い硬い部分がでてきた。
・歯茎や顎が腫れてきた。
・下唇や、顎の先の感覚が痺れてきた感じがする。
・歯がグラグラしてきた。
もし、ビスホスホネートを使った治療を受けている時、このような症状が現れたら、顎骨壊死を起こしているサインかもしれません。早めに歯科医師に相談することをお勧めします。



コメント